Дария Чернина
21 год назад, еще при правительстве Кучмы, на государственном уровне началось обсуждение реформирования советского здравоохранения. Так, 14 министров охраны здоровья Украины начиная с 1996 года пытались донести до Кабинета Министров свои идеи касательно эффективного реформирования отрасли. В итоге, оббивая пороги украинской бюрократии и проведя сотни часов политических дискуссий, чиновникам так и не удалось прийти к единой модели национального здравоохранения, которая бы с одной стороны уменьшила давление на государственный бюджет, а с другой — оставалась доступной для незащищенных слоев населения.
И вот 1 августа 2016 года по личному приглашению Петра Порошенко на расшатанное годами кресло исполняющего обязанности министра здравоохранения садится робкая, улыбчивая американка с украинскими корнями. Ей 54 года, а за спиной — 26 лет опыта работы в иностранных клиниках, но среди них ни одного на государственной службе. Ульяна Супрун выглядит как чья-то злая шутка, она путает слова «вакцина» и «сыворотка», боится вступать в споры с известными врачами столичных клиник и даже не комментирует ядовитые па от первой охотницы за креслом главы Минздрава Ольги Богомолец. В то же время, ловко избегая всех конфликтов, Супрун сегодня находится за шаг до внедрения полного пакета наболевшей медицинской реформы, а это не удавалось ни одному из 14 министров до нее. Как вопреки всем ожиданиям американке удалось удержаться на поле битвы закоренелых правительственных медиков, никто не знает. Одни предполагают, что Супрун лоббирует чьи-то интересы, другие называют ее «первой честной политикиней» за всю историю Минздрава.
Шелковый путь украинцев в Европу
Согласно исследованию этого года американского аналитического журнала The National Interest, в 2016 году население Украины сократилось на 170 тысяч граждан. Это фактически означает, что уровень смертности в стране в полтора раза превысил уровень рождаемости. В свою очередь, журналист издания The National Interest Нолан Петерсон делает поправку, что военные действия на востоке Украины лишь частично повлияли на данные статистики, а вот основные причины смертности украинцев — вредные условия труда и халатное отношение к своему здоровью. Подобную статистику подтверждают и в Госстате: тенденция «медленной смерти» в Украине фиксируется начиная с 1993 года. На первом месте среди самых распространённых причин преждевременной смерти в стране называют сердечно-сосудистые заболевания (68%), на втором месте — раковые опухоли (18%), с меньшим процентом далее следуют проблемы с пищеварением, алкогольные отравления и туберкулез. Так, согласно прогнозам ООН, в случае если и дальше украинское здравоохранение не предпримет меры по сокращению депопуляции населения, к 2050 году численность украинцев может сократиться с 42 до 33 миллионов. В МВФ причиной такой тенденции называют «неэффективное распределение средств» государственного бюджета в здравоохранение страны. На медицинские услуги на одного гражданина в бюджете 2017 года выделено 46 евро (3,7% от ВВП), в то время как, по выводам ВОЗ (Трятяк 2016), система здравоохранения не способна выполнять свои функции при затратах на нее менее 5% от ВВП. Во времена СССР эта цифра равнялась 6–6,5% на душу населения. В США ныне этот показатель составляет до 18%, в ФРГ — 10–11%.
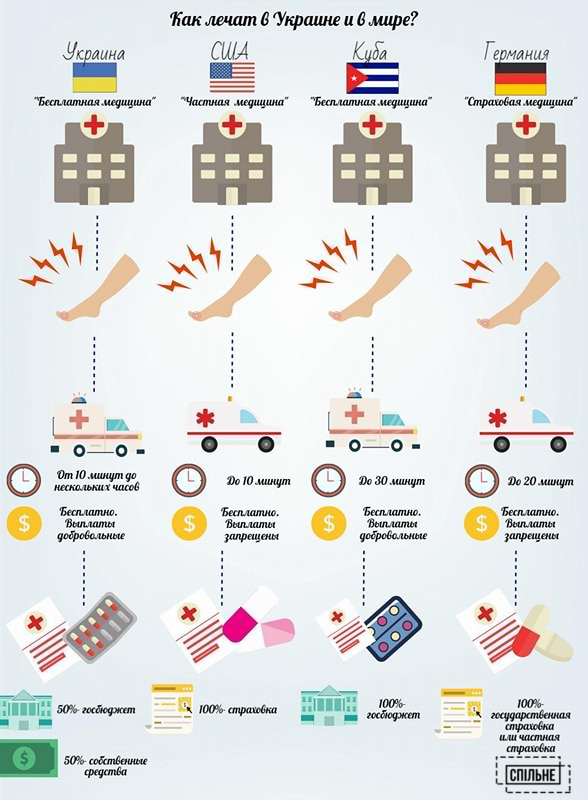
Как увеличить финансирования медицинской отрасли? Международные эксперты предлагают сделать это путем внедрения обязательного медицинского страхования (ОМС) для украинцев. Поступление в здравоохранение ныне в мире, как правило, проводится тремя путями: с государственного бюджета, бюджетно-страховой отрасли и с частнопредпринимательской деятельности. Соответственно, по расчетам Министерства здравоохранения, только увеличение страховых взносов в Государственный фонд страхования для работодателей в размере от 7–10% от месячной заработной платы может дополнительно привлечь в государственное здравоохранение более 11 млрд грн в год. Таким образом, стоимость планируемой страховки для официально трудоустроенных граждан посредством реформы здравоохранения будут обеспечивать работодатели, а безработным или самозанятым гражданам предложат платный пакет медицинских услуг. Во сколько обойдется государственная страховка? Цифр в Министерстве здравоохранения пока не называют, гарантируя только, что ОМС смогут получить все от детей до 16 лет, студентов и до пенсионеров. А вот стоимость внедрения ОМС, по подсчетам одного из авторов законопроекта «Об общеобязательном государственном социальном медицинском страховании» (№ 4981-1) экс-министра охраны здоровья Олега Мусия, обойдется государству в 70 млрд гривен. Сегодня в Украине медицинская страховка имеет добровольный характер. Как правило, добровольное медицинское страхование (ДМС) пользуется успехом среди корпоративных клиентов и обеспеченных граждан. На частных сайтах, в зависимости от пакета услуг, страховка обходится от 6 тысяч гривен в год со страховой суммой до 100 тысяч грн, а вот ВИП-пакеты с массажами и «уколами молодости» могут достигать и 50 тысяч грн со страховыми суммами до полумиллиона гривен.

Минздрав в стране чудес
Реформу здравоохранения в Минздраве планируют внедрять с 2018 года. За ее основу и. о министра охраны здоровья Ульяна Супрун взяла наработки своих предшественников — «семейных врачей» от Раисы Богатыревой и «сокращение больничных коек» от Александра Квиташвили. «Пациентский набор законопроектов» (6327, 6328, 6329, 6347), который ныне ожидает рассмотрения в Верховной Раде, помимо ОМС, грозит врачам увольнением в случае отсутствия пациентов, переквалификацией больниц и поликлиник в регионах, а также сокращением сотрудников экстренной медицинской помощи, а для пациентов — установкой платных и частично платных услуг. В Министерстве в нововведениях видят только плюсы. По мнению Ульяны Супрун, перепрофилирование медучреждений поможет сделать качественней первичную медицинскую помощь, плата за медпомощь искоренит взятки, а взаимосвязь между зарплатой врача и количеством пациентов простимулирует украинских докторов заниматься делом, а не пить чаи и получать государственную зарплату. В том числе реформа предлагает узаконить «лечение не по прописке». Это, с одной стороны, избавит украинцев от взяток за обслуживание не по адресу, а с другой — может стать региональным коллапсом, ведь за дипломированными специалистами в города-миллионники могут выстроиться очереди в года.

В поисках утраченной медицины
Когда проходишь коридорами поликлиник среди беспробудного крика младенцев, попыток пенсионеров обсудить последние новости, слышен едва скрипящий пол верхнего этажа, цокот каблуков на лестнице и лишь тенями из кабинета в кабинет летают белые халаты врачей. По системе медицинского обеспечения, принятой в Украине еще в годы Советского Союза, у граждан был неограниченный доступ к услугам любых врачей. Стоя в очередях или заказывая заранее талоны в регистратуре по прописке, любой желающий мог попасть к выбранному врачу, будь то ЛОР или хирург. Врач же, проведя осмотр, мог легко перенаправить пациента к другому специалисту, на дополнительные бесплатные анализы, профилактические процедуры или на койку в стационар. Общедоступная для сельских жителей и горожан, вне зависимости от статуса, должности и наличия сбережений — такой в Украине после Октябрьской революции вступила в силу система здравоохранения имени Н. А. Семашко, или, другими словами, «бесплатная медицина». Согласно новой программе, во всех населенных пунктах СССР строились медицинские учреждения от фельдшерско-акушерских пунктов в небольших селах до профильных больниц в городах. А вот одним из главных недостатков советской бесплатной медицины было лишь хроническое недофинансирование, в то время как советские чиновники акцентировали, что не в деньгах дело, а в количестве больничных коек. По подсчетам Международного комитета по защите прав человека (Бобров 2008), в Советской Украине накануне распада СССР и вправду показатель стационарных кроватей превышал 600 тысяч — а это в разы больше, чем в таких странах, как ФРГ или Франции, на то время. Количество специалистов в Украине оставляло желать лучшего. В начале 90-х врачей в стране насчитывалось около 170 тысяч, из которых только четверть (Лехан 2001: 60), а это порядка 42 тысяч, были узкопрофильными специалистами, остальные — врачи первичной медицинской помощи. Работали в медицинской сфере в годы Советского Союза преимущественно женщины (70%), а оплата подобного труда оставалась копеечной и практически не превышала 70% от среднестатистической зарплаты трудящегося любой другой сферы. Эти данные приводит эксперт Международного Комитета по защите прав человека Олег Бобров.
Долгожданное повышение зарплат в медицинской сфере, согласно государственной статистике, наблюдалось только в конце 80-х и в начале девяностых. Так, по состоянию на первую половину 1991 года врач получал около 400 рублей (628 долларов), медсестра — 200 рублей (314 долларов). Ситуация на рынке труда разительно изменилась после провозглашении независимости Украины. В 1994 году объемы ВВП уменьшились на 45,6% по сравнению с 1990 годом, реальная заработная плата снизилась почти в 4 раза и равнялась 17 долларам, а гиперинфляция 1993 года составила 10 256% (Апатова 2001: 13).
"Украинская медицина превратилась в шоколадку врачу после выздоровления и коньяк акушерке после успешных родов."
По данным ВООЗ, именно этот период в экономике страны поставил под сомнение дальнейшее бесплатное медицинское обеспечение граждан, так как содержать одну из профильных отраслей бюджету новой независимой страны оказалось не под силу. Первая попытка реформировать медицину назрела как антикризисная мера в 1996 году. Тогда впервые постановлением Кабинета Министров Украины № 1138 было разрешено врачам взимать плату за «определенные» медицинские услуги. Но при этом решение правительства не устанавливало четкие цифры: сколько и за что докторам разрешено брать. Подобный произвол в украинской системе здравоохранения только усугубил ситуацию. Украинская медицина превратилась в шоколадку врачу после выздоровления и коньяк акушерке после успешных родов.
Такая негласная плата за медицину вызвала массовое недовольство среди населения: получить законное поощрения за свой труд с пациентов хотело большинство врачей, только вот денег на «спасибо» у украинцев особо не было. Согласно отчету Poverty Inequality and Vulnerability, подготовленному региональным бюро ПРООН по странам Европы и СНГ, в 1996 году 45% населения Украины были за чертой бедности, а к 1999 цифра возросла до 65%. Ныне ситуация значительно не изменилась. По данным ООН, в 2016 году 60% украинцев жили всего за 1,8 долларов в день, между тем признанный в мире «уровень дневной нормы» составляет 5 долларов.
Узаконить на конституционном уровне платные услуги как основной пункт медреформы того времени правительство неуспешно попробовало в 1998 и в 2002 годах. После последних попыток идею отложили еще на 4 года. А в 2006 году Киевский международный институт социологических исследований провел всеукраинское исследование. Здесь и всплыли данные, что около 40% опрошенных украинцев считали тогдашнюю систему здравоохранения «неэффективной» и в случае заболевания старались не обращаться к врачам за профессиональной помощью. Причины довольно распространённые и поныне: коррупция, высокая стоимость дополнительных услуг, низкое качество медицинской государственной помощи и непосильная кошельку стоимость услуг в частных клиниках.
Реформа первичной медицинской помощи: коктейль из «равенства», «солидарности» и «неолиберальной экономики»
Радикально вычеркивать из истории украинского здравоохранения старую модель «солидарной медицины» чиновники принялись только с 2011 года. Тогда впервые провели подсчеты, которые показали, что, несмотря на «полное» государственное обеспечение здравоохранения и ежегодные взносы с налогов, 640 тысяч украинских домохозяйств, 90% граждан все равно вынуждены в случае болезни за свой счет покупать лекарства в аптеках, а 44% — доплачивать за медицинские процедуры.
Тогда еще президент В. Янукович, сторонник «здоровой нации» и «спокойной страховой медицины», подписал указ № 735 «Об утверждении примерных этапов реформирования первичного и вторичного уровней оказания медицинской помощи». Этим решением Минздрав фактически ограничивал право граждан непосредственно обращаться к специализированным врачам за помощью, обязав сначала подтвердить свою болезнь у семейного доктора. Так выглядела первая реформа медицинской отрасли под названием «ступени медицинских услуг». Сегодня же, согласно новым разработкам Министерства здравоохранения, эту схему «ступеней» хотят не только ужесточить, но и внедрить на законодательном уровне. Работать новая вертикаль будет следующим образом.
Представим, что у вас заболело ухо, упало зрение или дал о себе знать остеохондроз. Перед тем как попасть к профильному врачу и начать лечиться от недуга, вас должен осмотреть ваш семейный врач. Личный доктор на практике должен убедиться, что вы больны, и после ряда проверок, он пишет бумагу о направлении к настоящему специалисту отрасли.
Уровень второй — попасть в поликлинику. В амбулаториях теперь, согласно медицинской реформе, кабинеты будут занимать только врачи узких специальностей — гинекологи, урологи, невропатологи, ЛОРы и другие. В случае если и на втором этапе медицинской помощи вам не смогли установить диагноз, завершающий элемент иерархии медицинской реформы и третья ступень — высококвалифицированная помощь.
К вашим услугам на этом уровне и исследовательские центры, и врачи с килограммами дипломов. Но если посмотреть реально со стороны на подобную схему медицинских услуг, то, сталкиваясь хоть раз с больничной бюрократией, пациенты могут легко представить, что на лечение недуга уйдет как минимум неделя рабочего времени в битве с очередями и графиком врачей.
В Министерстве здравоохранения предупреждают, что хоть и реформа пока еще в процессе рассмотрения, украинцам уже нужно в обязательном порядке выбрать семейного доктора и заключить с ним некий «пакт» о лечении до 1 июля этого года. Выбор специалист(ки)а и юридический документ, который он(а) вам должен предоставить на подпись, станут гарантией не только увеличения зарплаты для врача, но и даже сохранения рабочего места. А вот узнать данные о специалисте и самостоятельно назначить время визита в Министерстве предлагают через базу ehealth. На конец мая этого года сайт еще не разработан, на нем можно лишь увидеть некоторые частные и государственные клиники Львова, Луцка, Ужгорода и Тернополя.
Врачебный марафон по поиску пациентов
В Минздраве, опираясь на нагрузку врачей в Великобритании, Германии и США, решили, что у одного семейного врача, вне зависимости от населенного пункта, должно быть от 1,5 тысячи до 2 тысяч пациентов. Теперь, по данным Национальной медицинской академии последипломного образования им. П. Л. Шупика, граничное количество пациентов колеблется от 1200 в областях и до 1500 в центральных городах. По мнению главы медицинской секции ВАН Евгения Черняховского, увеличение количества пациентов до двух тысяч пойдет вразрез с правами врачей на законный труд и отдых. А вот компенсировать подобную переработку докторов в Министерстве предлагают деньгами. Так, согласно реформе, один пациент предварительно будет стоить врачу 210 гривен. Схема «доплат» будет выглядеть подобным образом: некий врач выполнил госзаказ и набрал нужные 2 тысячи больных, в год его доход от лечения пациентов будет составлять 420 тысяч гривен, а в месяц зарплата врача составит 35 тысяч соответственно. При этих заоблачных расчетах реформа медицины вообще не поднимает вопрос зарплат медперсонала: медсестер и медбратьев, санитаров, — а также вопрос аренды помещений для врачей частной практики с государственной лицензией. Таким образом, если государство перестанет выделять финансы на содержание каждой больницы, как это существует ныне, а будет перечислять деньги только врачам за пациентов, то есть большая вероятность, что за коммунальные услуги, новую аппаратуру, первичные обследования пациентов с учетом расходных материалов придется взимать с зарплат врачей. Соответственно, как посчитали в Свободном профсоюзе медицинских работников, с таким предварительным расчетом расходов в фонды больниц зарплата медиков не возрастет, а станет в разы ниже, чем до реформы.
В поиске семейных докторов
Сегодня в Украине работает около 10 тысяч профильных докторов семейной медицины. Как подсчитал бывший глава Министерства здравоохранения, а ныне член комитета здравоохранения в Верховной Раде Олег Мусий, чтобы реформа заработала, Украине необходимо более 30 тысяч специально подготовленных семейных врачей. Ежегодно медицинские университеты оканчивают 12 тысяч человек с соответствующим сертификатом, из них остаются работать в отечественной медицине лишь порядка 3,5 тысячи, а это всего 10% от необходимого количества.
Подобный провал в расчетах подтверждает и статистическая информация аффилированного с Минздравом ГУ «Центр медицинской статистики Министерства здравоохранения». По данным главной базы Министерства, даже если государство обяжет всех выпускников становиться врачами семейной практики, то для того, чтобы покрыть недостающие 90% кадров Украине, понадобится от 8–9 лет.
Реформа и ее сопутствующие законопроекты также не отвечают на вопрос, каким образом будут подписываться контракты с пациентами. Сегодня все врачи в государственных учреждениях работают по найму и не имеют права, в соответствии с Трудовым кодексом, как наемные работники подписывать самостоятельно юридические документы с клиентами и тем более получать деньги за каждый такой контракт. Чтобы решить эту проблему, в Министерстве здравоохранения предложили врачам открывать ФЛП и оформлять лицензию на медицинскую практику.
Согласно последним подсчетам Госстата, за 2014 год без ОРДЛО насчитывалось 187 тысяч врачей всех специальностей (с учетом 1091 врачей-стоматологов), а также 379 тысяч медперсонала (данные включают государственных и коммерческих специалистов). Из около 566 тысяч всех работников медицинской отрасли Украины, по данным Министерства здравоохранения, имеют лицензию на медицинскую практику только 19993 врачей. Получается, что около 167 тысяч врачей в стране ныне работают без лицензии. Сегодня, по закону, чтобы лечить пациентов, доктора должны пройти обязательную аттестационную комиссию. Лицензии на частные медицинские практики получают врачи в добровольном порядке. Стоит такая лицензия в государственных структурах, согласно ч. 10 ст. 13 Закона № 222-VIII, — минимальную в Украине зарплату, а это 3200 гривен. На частных сайтах такие услуги предлагают оформить быстрее и дороже, от 6–10 тысяч гривен.
Детские игры для взрослых
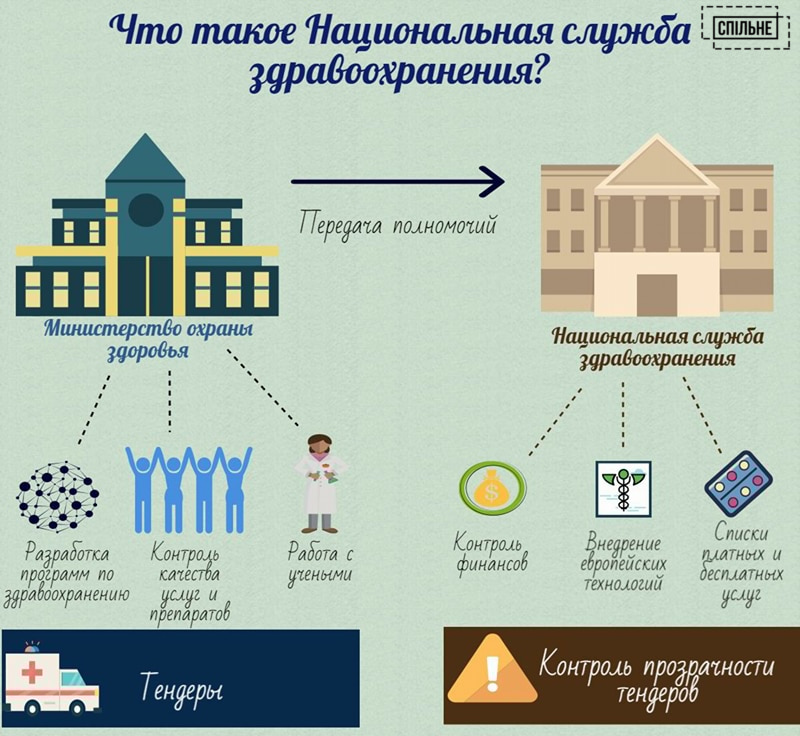
Вопреки статье 49 Конституции Украины о бесплатной медицине Министерство здравоохранения предлагает установить полную и частичную плату за медицинские услуги. Согласно одному из основных законопроектов медреформы «О государственных финансовых гарантиях предоставления медицинских услуг и лекарственных средств», реформаторы предлагают узаконить единые тарифы услуг, «доступные» для каждого. При этом ни о каких конкретных цифрах в проекте закона не идет речь. Вопрос, каким образом эти тарифы учтут экономическое неравенство в стране, в Министерстве здравоохранения тоже оставляет без ответа.
Реформаторы лишь уточняют, что подобные выплаты на законном уровне минимизируют взяточничество. А «спасибо» врачу за лечение после реформы пациенты смогут сказать только через кассу поликлиники в виде добровольного пожертвования. Контролировать поступления шоколадок и червонцев к врачам будет новосозданный орган — Национальная служба здоровья.
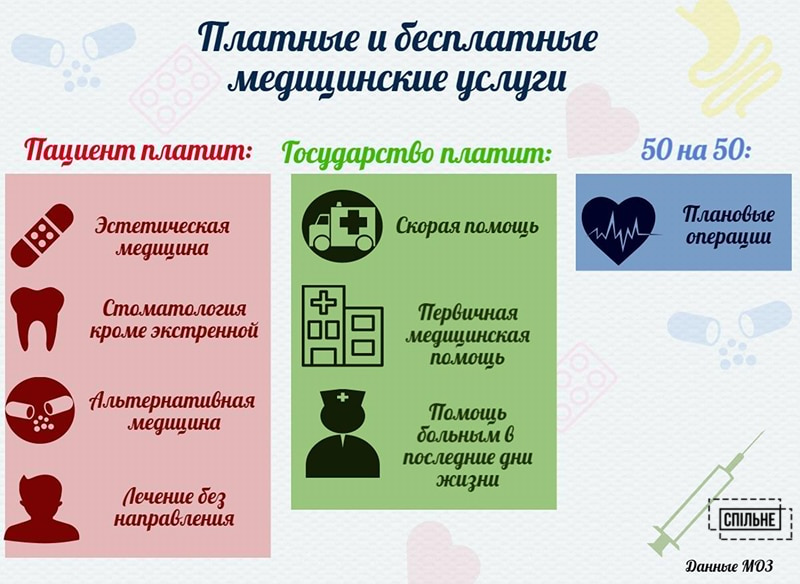
С 15 сентября 2018 года в случае утверждения медреформы в украинском здравоохранении появятся пакеты платных и бесплатных медицинских услуг. Чтобы лучше запоминать, за что придется платить, а что останется бесплатным или частично платным, Министерство здравоохранения решило структурировать услуги врачей по цветам. Зеленый список — это то, что государство оставляет на свое стопроцентное обеспечение. Красный — то, за что полностью придется платить пациентам. Синий список — услуги, за которые украинцев обяжут «скидываться» с государством. При этом о том, кто будет платить больше, а кто меньше, в проекте не сказано. Лишь, как на рекламном буклете, в реформе упоминается, что, если будете следовать рекомендациям лечащего врача, вас ожидают приятные скидки и предложения.
Реформа вторичной медицинской помощи: золотой час до «окружной»
Кого, где и как будут лечить? Ответ на эти вопросы в части реформы о госпитальных округах. Госпитальный округ — это, в представлении Минздрава, объединение учреждений здравоохранения, предоставляющих вторичную медицинскую помощь в областях Украины. В состав каждого из таких округов должно входить не менее одной многопрофильной больницы интенсивного лечения, остальное — поликлиники, санатории, хосписы, дома паллиативной помощи и дома для ветеранов. Границы такого округа должны быть определены так, чтобы человек мог добраться до многопрофильной больницы в течение «золотого часа». Иными словами, если в одном округе по области в двух городах сегодня существуют две и больше больниц, чиновники будут выбирать какая из них, по их мнению, более рентабельна. Она и останется со званием «больницы». Все остальные перепрофилируют в недостающие по округу медучреждения.
"Согласно реформе, в случае экстренной помощи жителя Шаргорода будут везти в Могилев-Подольский. Расстояние между пунктами — 60 км, родственникам к пострадавшему будет не добраться, так как прямого автобуса до Могилева-Подольского с Шаргорода просто нет."
Против подобного разделения на округа и массового перепрофилирования больниц уже выступили жители и врачи Полтавской, Черниговской, Ивано-Франковской, Сумской, Винницкой, Запорожской и Киевской областей.
Например, еще в январе против медреформы протестовали врачи города Шаргород Винницкой области. Согласно проекту Минздрава, в городе не остается многопрофильных больниц, все ныне существующие больницы перепрофилируют вместе с врачами-специалистами и медперсоналом, если работники выразят несогласие, учреждения закроют. Согласно реформе, в случае экстренной помощи жителя Шаргорода будут везти в Могилев-Подольский. Расстояние между пунктами — 60 км, родственникам к пострадавшему будет не добраться, так как прямого автобуса до Могилева-Подольского с Шаргорода просто нет.
Реформа призрачных спасателей
В первоначальном проекте медицинской реформы версии 2011 года реформирование экстренной медицинской помощи было четвертой ступенькой медицинских услуг и оставалось практически без структурных изменений. В версии Ульяны Супрун украинские бригады скорой помощи должны стать прототипами американской модели спасателей. Сейчас, в соответствии с Законом Украины «Об экстренной медицинской помощи», бригада скорой должна состоять из трех—четырех человек: врача, фельдшера, санитара (не обязательно) и водителя. В реформе предусмотрено сократить количество человек в бригаде до двух и тем самым убрать врача из основного состава скорой помощи. Если работников скорой помощи сократят, члены Независимого профсоюза работников скорой медпомощи обещают бросить свои кареты и выйти на бессрочную забастовку под стены Кабмина. По словам члена профсоюза НПРСП Анатолия Сидоренко, даже сегодня в небольших населенных пунктах Закон Украины даже по большому желанию исполнять некому, в бригаде и так два человека: врач и водитель. Если убрать врача, то на вызов в села просто не будет кому ехать. А вот в больших городах, как опасаются профсоюзники НПРСП, рабочих скорых из-за сокращения членов бригад, просто начнут увольнять. С их слов, такая американская схема «спасателей на вертолетах» просто не будет работать в условиях украинских реалий. Сейчас задача скорой, рассказывает Анатолий, — оперативно привезти к больному врача. Американская система видит работу экстренной службы иначе: по иностранному плану, пациента нужно как можно скорее доставить в больницу, где его будет ждать врач. Но если брать во внимание качество дорог в регионах, очереди в приемных отделениях и 60 минут, в течение которых бригада должна доехать до места, забрать и доставить пациента к врачу, то, например, пожилая женщина с симптомами инсульта может просто не дожить до оказания помощи.
На этот нюанс реформа предлагает ответить экспериментом. Согласно проекту, в кареты скорой предлагают внедрить GPS-навигацию, а журналы вызовов в колл-центрах заменить компьютерами. Таким образом, на место вызова можно отправить ближайшую бригаду спасателей, а не ждать пока освободится районная. В 2016 году этот экспериментальный пункт реформы частично внедрили в Киеве, а также в Днепровской, Херсонской, Харьковской, Винницкой и Полтавской областях. Но пока данных об обновленных службах в сети нет.
В реформе также не сказано об увеличении зарплат для сотрудников скорых. По состоянию на май 2017 года, согласно данным сайта ua.trud, по профессии фельдшер скорой помощи в Украине открыто 13 вакансий. 46,2% работодателей указали заработную плату в размере от 2 500 до 3 700 грн. 23,1% объявлений с зарплатой от 4 900 до 6 100 грн и 15,4% предлагают от 3 700 до 4 900 грн, между тем на аналогичной должности американцы, чью систему Министерство здравоохранения хочет перенять, зарабатывают от 150 тысяч гривен.

Когда внедрят медицинскую реформу?
По данным Минздрава, реформа должна заработать до 2022 года. Де-факто картина имеет не такой радужный окрас. «Пациентский» набор законопроектов, без которых невозможно начать внедрение медицинской реформы, сейчас частично включен на рассмотрение Верховной Радой. Так, в Министерстве надеются, что до конца шестой сессии депутаты смогут проголосовать в первом чтении за два основных из четырех законопроектов, а именно № 6327 об утверждении списков платных, бесплатных и частично платных препаратов для пациентов, а также о внедрении программы платы врачам за каждого больного. Второй законопроект № 6329 о выделении на реформу денег из государственного бюджета. Примечательно, что ни один из ныне зарегистрированных к первому чтению законопроектов так и не будет рассматривать профильный комитет по здравоохранению. А решать, кому и за что платить, а также устанавливать норму выработки врачам будут в Комитете социальной политики, трудоустройства и пенсионного обеспечения под чутким руководством авторки проекта нового Трудового кодекса и изменений в пенсионной системе Людмилы Денисовой.
Так, в случае утверждения законопроектов частично платная медицина ожидает украинцев уже с 2018 года. Если же до конца июля за изменения в здравоохранении депутаты так и не проголосуют, в Минздраве предполагают, что к реформе смогут вернуться только в 2020 году, ведь предвыборный 2018 год превратится для народных избранников в шоу талантов для лоббирования собственных интересов. И только после президентских выборов 2019 года на теплых депутатских креслах законотворцы уже новым составом смогут заново сесть за стол переговоров, листая запыленные годами страницы медицинской реформы.
Читайте также:
Капіталізм, клас, здоров'я та медицина (Майк Гейз)
Політична економія Еболи (Лі Філіпс)
Источники
Апатова, Н., 2001. «Экономическая трансформация как переход от социализма к капитализму». В: Культура народов Причерноморья, № 26, с. 13–17.
Бобров, О., 2008. «Система Семашко. Пережиток прошлого или система нереализованных возможностей?». В: Новости медицины и фармации, № 8.
Лехан, В. (ред.), 2001. Стратегічні напрямки розвитку охорони здоров’я в Україні. Київ: Сфера.
Третяк, Д., 2016. «Медицинское страхование в системе финансового обеспечения здравоохранения в Украине». В: Young Scientists, № 6 (33), с. 123–127.