Майк Гейз
Протягом останніх 30 років — якраз тоді, коли нам казали, що класовий аналіз помер — щось дивне траплялося у медичній науці. Ціле покоління епідеміологів, що досліджували закономірності смерті та захворювань, стали перейматися соціальною нерівністю. Журнали на кшталт Lancet та British Medical Journal надрукували тексти з оглядом останніх досліджень про найбазовіші нерівності та соціальні структури. Червоною ниткою проходило бажання описати зв’язок між нерівністю та здоров’ям: продемонструвати, що люди вищого соціального становища мають кращий стан здоров’я, ніж ті, хто займає нижчі соціальні позиції.
Вийдіть із приймальні будь-якого лікаря і ви побачите людей, яких у лікарню привели соціальні нерівності. Їхні захворювання, серйозні та легкі, фізичні та психічні, є маркерами їхньої позиції в суспільстві. Коли справа стосується хвороб, чим менше, тим завжди більше — чим нижчий ваш статус, тим імовірніше ви матимете проблеми зі здоров’ям. Звідси один крок до застосування класу як пояснювальної категорії — ваша класова позиція визначає ваш кращий чи гірший стан здоров’я, а також те, наскільки довгим (чи коротким) буде ваше життя. Від цього залишається зробити один зовсім маленький крок (який зі зрозумілих причин не схильні робити дослідники з істеблішменту) до твердження, що оскільки капіталізм є коренем класового суспільства, саме капіталізм робить вас більше або менше хворим. Якщо проблеми зі здоров’ям є продуктом організації суспільства, і якщо ми дійсно бажаємо їх досліджувати, то мусимо сконцентруватися на соціальних умовах і суспільній організації, які породжують ці проблеми. Як пише про це сер Майкл Мармот, провідний великобританський епідеміолог, «нерівностей у стані здоров’я як між країнами, так і всередині країн можна уникнути» (Marmot, 2005: 1103).
Передчасна смерть зумовлюється трьома чинниками: 1) інфекційними або заразними хворобами — такими, як висипний та черевний тиф, віспа, холера, СНІД тощо; 2) незаразними хворобами — раком, серцево-судинними захворюваннями, а також хворобами, що пов’язані із харчуванням; 3) насильством. У минулому заразні хвороби грали значно більшу роль, ніж тепер. Справа не в тому, що неінфекційних хвороб не існувало, а в тому, що інфекційні першими забирали життя. Зрушення, що відбувається, коли серед причин смерті починають переважати незаразні хвороби (і насильство) називається «епідеміологічним переходом». Інфекційні захворювання не зникли. У бідних частинах світу такі хвороби досі відіграють критичну роль: наприклад, СНІД та хвороби бідності, спричинені брудною водою, незадовільною санітарією тощо. Але тільки в Африці інфекційні захворювання досі лишаються основною причиною передчасної смерті: «32 з 45 мільйонів смертей серед дорослих віком від 15 років і старші в 2002 були спричинені незаразними захворюваннями, а 4.5 мільйони — насильством» (Marmot, 2005: 1100, 1101).
Не для кожної хвороби чи причини смерті можна знайти чіткі соціально-економічні закономірності, але для більшості поширених захворювань це можливо. Смерть не настає випадково. Загальне розуміння цього існувало завжди. Але тепер, заради віднайдення того, що було названо «причиною причин», увагу сконцентровано на систематичних причинно-наслідкових процесах і потребі поєднати різні елементи пояснення здоров’я і захворюваності. Саме це приводить нас до проблеми соціального класу і здоров’я та до погляду на капіталізм як на токсичну форму людського суспільства.
Шлях до дослідження того, у який саме спосіб здоров’я тісно зв’язане із соціальною нерівністю, нерівною владою і контролем, було започатковано у Великій Британії у 1980 році документом The Black Report. Проект, спочатку підтриманий лейбористським урядом у 1970-х рр., був згодом виведений з гри урядом Тетчер через політичні мотиви (Townsend and Davidson, 1982). Опоненти соціального підходу до аналізу здоров’я тоді намагалися заперечити докази на користь зв’язку між здоров’ям і нерівністю. Вони ставили під сумнів надійність даних, фокусуючись на тому, що називається «відбірковим ефектом здоров’я» (health selection effect). Їхнім аргументом було те, що причинно-наслідкові зв’язки можуть бути спрямовані не від суспільства до здоров’я, а навпаки— від здоров’я до суспільства. Наприклад, відомо, що коли зростає безробіття, безробітні повідомляють про більшу кількість захворювань, ніж ті, хто мають роботу. То чи безробіття призводить до хвороб, чи захворювання означає більше шансів втратити роботу? Однак, спроби сконцентруватися на впливі здоров’я на відбір провалилися. У більшості випадків причинно-наслідковий зв’язок дійсно спрямований від суспільства до здоров’я: «Немає підстав вважати, що відбірковий ефект здоров’я може бути поясненням великих соціальних нерівностей у станах здоров’я», — писав Мармот у 1994 році. З того часу доказів проти гіпотези відбіркового ефекту здоров’я тільки побільшало (Marmot, 1994, 2003)[1].
У 2003 р. Всесвітня організація охорони здоров’я опубліковала друге видання документу за редакцією Мармота і Річарда Вілкінсона під назвою «Незаперечні факти» (Marmot and Wilkinson, 2003). Метою доповіді було розгромити вищезгадані аргументи і нарешті встановити, що існує потужна «соціальна складова» (social gradient) здоров’я та хвороб. Соціальні умови мають великий вплив на перші роки життя, роботу і дозвілля, стилі споживання, вибір груп друзів тощо. І це в свою чергу може дуже добре пояснити — на груповому рівні — закономірності захворювань і смерті. Вілкінсон і Кейт Пікетт повторюють цей аргумент у своїй нещодавній книзі The Spirit Level. У багатих суспільствах одночасно зі зростанням нерівності падає середня очікувана тривалість життя, при цьому зростають рівні фізичних і психічних хвороб. Нерівність також допомагає передбачити рівні ожиріння, підліткової вагітності, неписьменності, злочинності, вбивств, ув’язнень, щастя — перелік зв’язків здається майже нескінченним (Wilkinson and Pickett, 2009). Більша нерівність породжує ситуацію, коли однакові ризики для здоров’я призводять до різних наслідків залежно від того, ким ви є {у суспільстві}. Порівняйте групу вищих посадових осіб, які курять, із групою чиновників нижчого рангу, яка теж курить. В якій із груп буде вищий рівень смертності? Питання такого роду ставляться у «Вайтголівських дослідженнях» (Whitehall Studies, Вайтгол — вулиця в Лондоні, де розташовані урядові установи) під керівництвом Мармота, що відслідковували захворювання серед чиновників Великої Британії протягом багатьох років, і чиї результати надихнули безліч інших розвідок. Ось відповідь Мармота на поставлене питання:
Адміністратору, що викурює 20 сигарет на день, загрожує менший ризик померти від раку легень, ніж службовцю нижчого рангу, який курить таку саму кількість сигарет — навіть якщо взяти до уваги кількість років куріння і кількість викурених пачок за цей час, а також вміст смол і різницю у смертності через коронарні серцеві захворювання серед тих, хто не курить (Marmot, 1994).
Щоб побачити, чому відбувається саме так, ми маємо простежити зв’язок між класом, капіталізмом, здоров’ям і медициною.
Класове суспільство і здоров’я
Люди не завжди жили у класових суспільствах. Десятки тисяч років життя наших предків проходило у невеличких мобільних групах, що виживали завдяки збиранню та полюванню. Ми мало знаємо про функціонування цих груп за винятком того, що в основі їхнього способу життя лежала базова рівність та взаємообмін у межах спільноти — те, що згодом отримало назву «примітивний комунізм». На думку деяких коментаторів, в результаті їхні життя були огидними, жорстокими і короткими. Для прикладу можна навести інфантицид, практичною метою якого було впевнитися, що наявних запасів їжі вистачить на всі роти. Інші вважають, що життя тоді було більш комфортним, а соціальна депривація обмеженою, оскільки тодішнє суспільство мало значно вищий рівень свободи ніж ми можемо уявити, і навіть певний примітивний «достаток» (affluence) у задоволенні основних бажань разом із відсутністю притаманних сучасності штучно сконструйованих потреб.
Більш важливим для нас є те, що як тільки між десятим і шостим тисячоліттям до н.е. почали з’являтися осілі людські суспільства, у них стала розвиватися класова організація. Керівні групи заволодівали соціальним надлишком, споживаючи його все більше і організовуючи суспільство так, щоб увічнити своє панування та контроль. Парадокс розвитку класового суспільства полягає у тому, що хоча у довгостроковій перспективі він і покращує матеріальний добробут суспільства, це покращення відбувається за рахунок того, що прибуток зосереджується у руках невеликої кількості членів суспільства. Це призвело до нерівності, що проявлялася не тільки у відмінних середніх тривалостях життя, але і у тому, наскільки ці життя були уражені хворобами.
Аби зрозуміти, що це означає, слід звернутися до деяких базових демографічних понять. Термін смертність немовлят (infant mortality) вживається для позначення смертей у віці до одного року; дитяча смертність — у віці до п’яти років, і смертність дорослих — у віці від 15 років. Четверте принципове поняття — середня тривалість життя, що, як правило, вимірюється з народження. Це середнє арифметичне тривалості життя усіх народжених, отже, низьке значення середньої тривалості життя не обов’язково означає, що в суспільстві немає старих людей. Радше показник середньої тривалості життя падає, якщо багато людей помирає в перші роки життя.
Із розвитком класового суспільства виникли нові соціальні сили, які сформували патерни життя і смерті. Доступ до матеріальних ресурсів став нерівним відповідно до ліній розподілу суспільства за класами. Так було у звичайний час, але у часи голоду все ставало ще очевиднішим. Регулярність періодів голоду відображає взаємодію між природою і економічною та соціальною системами, а також те, яким чином згадані системи визначали спосіб сільськогосподарського виробництва. Дуже поширеним було недоїдання. Місце людини у суспільстві часто можна було визначити за її зовнішнім виглядом. За словами Вілкінсона, «багаті були гладкими, а бідні — худими» (Wilkinson, 1994).
Концентрація населення у містах (хоч вона і була незрівнянно нижча за сучасну) створила нову вразливість до інфекційних хвороб. У містах зазвичай були не тільки погані соціальні умови, але й забрудненене водопостачання, примитивні каналізаційні системи і кепське повітря. Результатом цього стали епідемічні хвороби, такі як висипний та черевний тиф, віспа, а також ендемічні (постійно присутні) хвороби, такі як туберкульоз. Крім того, завжди існувала висока ймовірність спалаху пандемічних хвороб, як-от чуми.
В цих осілих суспільствах насильство — як всередині суспільства, так і між суспільствами — тепер стало організованішим. Війна стала звичайним елементом соціального розвитку, і разом із нею приходили не тільки смерть та руйнування на полі битви, а і зубожіння населення у тих районах, через які проходила і в яких билася армія (Haynes, 2008).
Через низьку продуктивність і вразливість до хвороб населення зростало дуже повільно протягом тисяч років, як це унаочнює таблиця 1.
Таблиця 1. Світове населення і відсоток міського населення.
Джерело: : [link] early urban estimates Kingsley Davis, UN World Urbanisation Prospects. The 2005 Revision; The 2007 Revision.
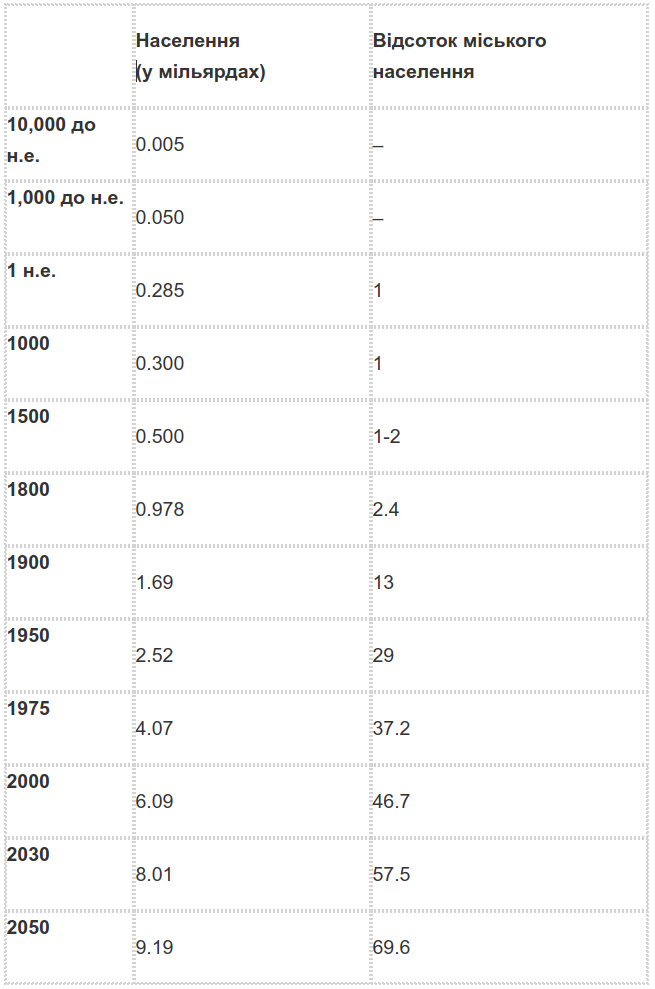
Ключовим явищем тут є сукупність материльної депривації, інфекційних хвороб та ослабеного опору організму. Але соціальні наслідки сукупності цих чинників неоднорідні. Багатії, що харчувалися краще, могли сподіватися на довше життя. «Країни, в яких доступ до поживної їжі у різних соціальних класів через будь-які причини відрізняється, схильні демонструвати класові відмінності у зрості і стані здоров’я людей», — пишуть двоє сучасних дослідників (Frank and Mustard, 1994). Але багаті не могли уникнути інфекційних хвороб. В міському середовищі епідемічні хвороби із легкістю перескакували від бідного будинку до заможного, до того ж обидва будинки могли набирати воду в одному місці або купувати продукти на одному ринку. У 1694 році королева Марія померла від віспи, ставши однією із довгого списку європейських монархів, які пішли з життя цим самим шляхом. Майже 170 років потому, у 1861 році, чоловік королеви Вікторії принц Альберт помер через черевний тиф. Так само і нестача знань про те, як лікувати ускладнення при пологах, могла вбивати багатих жінок так само легко як і бідних, а в перші тижні життя всі немовлята були однаково вразливими.
Все це допомагає пояснити той факт, що хоча способи життя різних класів суттєво відрізнялися, залежність рівня смертності від класу була меншою, ніж це можна собі уявити.
Капіталізм
У Західній Європі капіталізм почав поставати з феодалізму у XVI сторіччі, і вже відтоді змінював закономірності захворювань. Але справді драматичні зміни прийшли разом із промисловою революцією та розвитком індустріального капіталізму на початку XIX сторіччя. Зміна технологій та збільшення обсягів виробництва створили більший надлишковий продукт, який дозволив суспільствам розпочати «демографічний перехід». Від високої народжуваності і високої смертності вони перейшли до низької народжуваності й низької смертності. Втім, на початку цього переходу рівень смертності падав швидше, ніж рівень народжуваності. Результатом цього стало стрімке зростання населення перед тим, як було досягнуто нового балансу. Таблиця 1 показує, як виросло населення світу і прогнозовану нову рівновагу в районі 9-10 мільярдів (попри побоювання Томаса Мальтуса, який вважав, що зростання населення випередить виробництво продовольства).
Спочатку зростання міст і промисловості посилило проблеми здоров’я і смертності, не в останню чергу у великих містах. Британія очолила процес, ставши у 1851 році першою урбанізованою країною: більше половини її населення мешкало в містах. Інші пішли тим же шляхом у ХХ ст. Сьогодні у глобальному масштабі половина населення світу живе у містах, як видно із таблиці 1.
Падіння рівня смертності із часом призвело до підвищення очікуваної тривалості життя. Зазвичай це падіння рівня смертності пов’язують із прогресом медицини, але це не так. Окремі хвороби, такі як віспа, були переможені внаслідок розвитку медицини, але до середини ХХ ст. медичні знання були настільки нерозвиненими (і часто помилковими), що мали дуже обмежений вплив на зростання населення. Це дозволяло таким критикам, як есеїст початку XVIII ст. Джозеф Едісон, зауважувати, що «можна висунути закономірність: разом із зростанням у країні кількості лікарів, у ній скорочується чисельність населелення» (Shorter, 2006: 109; Wootton, 2006).
Збільшення тривалості життя має чотири справжні причини. Перша — підвищення рівня життя. Там, де це сталося, краще харчування зробило тіла людей здоровішими. Зріст і вага збільшилися, зросла і резистентність до захворювань. Друга причина, тісно пов’язана із першою, — це можливість досягнення кращих стандартів загальної гігієни. Третьою причиною стало покращення здоров’я, яке наступило внаслідок розвитку систем водопостачання і каналізації та заходів боротьби із забрудненням. Ніколи не слід забувати, що протягом всієї історії однією з головних причин смерті немовлят було зневоднення організму внаслідок діареї. Наприклад, вважається, що в Англії ХІХ ст. діарея кожні два роки вбивала стільки ж немовлят, скільки й усі вибухи холери в ХІХ ст. разом узяті (Wootton, 2006). Сьогодні діарея все ще вважається другою за величиною причиною смертності дітей в усьому світі, особливо у бідних країнах. Четвертий вартий уваги чинник — той факт, що деякі хвороби могли мутувати у менш небезпечні штами.
Ці чотири елементи дозволяють пояснити, як у багатих країнах зрештою було стримано інфекційні захворювання. Наслідком цього став перехід до закономірності захворювань та смертності від незаразних хвороб до так званих «хвороб достатку», при цьому від них почали набагато більше страждати нижчі класи багатих суспільств. Потенціал капіталізму у розв’язанні проблем людства не реалізований і не може бути реалізований через те, що ця система змушує нас ставити людські потреби на другорядне місце після прибутку та конкуренції. Щоб це зрозуміти, достатньо розглянути патерни смертності в сьогоднішньому світі.
Насамперед слід відзначити величезні розриви в середній тривалості життя, які й досі існують між різними країнами. У 2004 р. середня тривалість життя в Японії становила 82 роки, а у Сьєрра-Леоне всього 34. Такий розрив відбувається не через нестачу їжі чи інших життєво необхідних речей. Сьогодні світ виробляє більш ніж достатньо для життя. Протягом останніх десятиліть темпи зростання світового виробництва їжі стали випереджати зростання чисельності населення. В 1961 р. на душу населення світу припадало 2255 калорій. У 2000 році цей показник становив 2805 калорій — він збільшився на чверть, незважаючи на величезне зростання населення (Fogel, 2004)[2]. Ресурси існують для створення основи здорового життя для всіх; проблема в тому, що вони не використовуються таким чином. У цій ситуації найвразливівою групою залишаються наймолодші. Рівень смертності серед немовлят у Сьєрра-Леоне становить 316 на 1000, тоді як у таких країнах як Японія та Фінляндія — всього 4,5 на 1000.
Другий елемент — величина розривів у рівнях смертності всередині країн та той факт, що попри поліпшення рівня здоров’я такі розходження у ключових країнах тільки зростають. Не в останню чергу це стосується Великої Британії та США. Ці розриви можна виміряти у показниках смертності серед немовлят, дітей і дорослих, а також очікуваної тривалості життя. Для ілюстрації у таблиці 2 наведено показники розривів у очікуваній тривалості життя у Великій Британії, що спираються на офіційну соціальну класифікацію.
Таблиця 2: Динаміка очікуваної тривалості життя при народженні для чоловіків у Великій Британії
Джерело: прес-реліз Управління національної статистики “Variations Persist in Life Expectancy by Social Class”, 27 жовтня 2007 р.
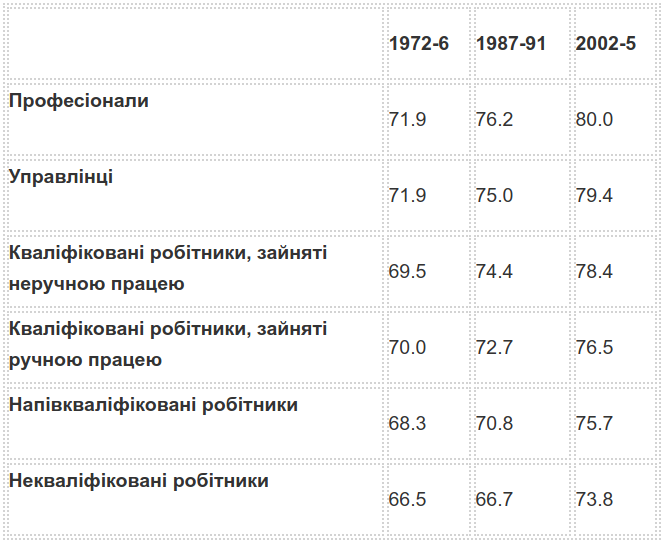
Є всі підстави вважати, що валового доходу на душу населення (в сучасному вимірі) в районі $10 тис. достатньо для розв’язання матеріальних проблем, що лежать в основі нерівності у стані здоров’я. На цьому рівні ресурсів вистачить на всіх, і їх є достатньо, щоб забезпечити адекватну систему загальнодоступної охорони здоров’я. Отже, суспільства розділяє не стільки дохід на душу населення, якщо він перевищує цей рівень (у Великій Британії та США показники приблизно втричі вищі за $10 тис.), скільки нерівність його розподілу і масштаб відносної депривації між різними соціальними групами. Чим більші нерівності розподілу, тим більші розриви між рівнями стану здоров’я. Як висловився Вілкінсон, «народ однієї країни може в середньому бути вдвічі багатшим за народ іншої країни, але це ніяк не поліпшить ситуацію із рівнями смертності», якщо розподіл прибутків і багатства є нерівним (Wilkinson, 1994).
Поясненням вищезазначеного є третій фактор, що впливає на смертність у сучасному світі. Він полягає у тому, що капіталізм породжує не лише матеріальну нерівність, але і соціальні механізми, які ведуть до ослаблення здоров’я. Проблема як у матеріальних факторах тиску на людей — умовах праці, довкіллі, забрудненні тощо — так і у неоднакових соціальних і психологічних засобах, які є в нашому розпорядженні для подолання нерівних умов.
Це веде до четвертого елементу: коли всі вказані закономірності викрито, система може заохочувати викривлену реакцію на проблему. Якщо суспільство робить тебе хворим, очевидне рішення — долати проблеми здоров’я на рівні суспільства. Але часто є спокуса направити ресурси на подолання наслідків. Якщо процедури подолання наслідків самі по собі є джерелом прибутку, виникне спокуса відхилити подальшу дискусію вбік від причин і соціальних рішень проблеми до самовідтворюваного шляху зосередження на медичних технологіях, ліках, терапії і т.п.
На щастя, капіталізм також створює і п’ятий елемент: базу знань для розуміння справжніх відносин, а також групи людей, як на низовому рівні, так і «професіоналів», які повинні краще розуміти ситуацію і можуть об’єднатися, щоб разом вимагати змін. Утім, до якої міри це справдиться — питання політичне. Уже протягом століття медична професія поділяється на так званих «заробітчан» (mercenaries), які прагнуть використовувати хвороби для власного прибутку, і «місіонерів» (missionaries), які намагаються знищити соціальні причини хвороб (Widgery, 1979). Зараз до заробітчан додалися менеджери, які отримали вигоду від комерціалізації та приватизації системи охорони здоров’я і розповідають нам, що потрібно рухатися до ринків медичних послуг, якими вони керуватимуть спільно із заробітчанами.
Класове суспільство робить тебе хворим
«Я запитую себе, як так сталося, що я, будучи лікарем, опиняюсь по вуха у проблемах суспільства», — пише Майкл Мармот. Це питання, з яким віддані своїй справі лікарі стикаються вже протягом кількох поколінь — кожного разу, коли вони намагаються пояснити та покінчити із хворобами, породженими суспільством (Marmot, 2003: 8). Очевидність соціальної зумовленості навдивовижу поширена. Це впливає на всіх нас. Мова йде не тільки про протиставлення багатих та бідних, але також і про «проміжні» ланки, і якщо ми співставимо графік хвороб із показником відносної позиції, то побачимо, що відносна позиція поліпшується разом зі станом здоров’я. Вілкінсон обчислив, що від 50% до 75% розбіжностей між середніми очікуваннями тривалості життя в багатих країнах сьогодні зумовлені відмінностями у розподілі доходів та пов’язаними факторами. Таблиця 3 показує як це відображено в закономірностях основних захворювань Великої Британії.
Чому так має бути? Не можна ігнорувати матеріальну нужденність. Бідність не є фундаментом для хорошого життя, і суспільства із найбільшою нерівністю також матимуть найбільшу кількість бідних людей. Але відносна бідність і соціальна позиція важать найбільше. То що ж відбувається? За біомедичними даними, вразливість до хвороби та смерті пов’язана зі ступенем скрути нашого життя. Деякі фізичні вправи є корисними для здоров’я, проте безкінечні фізичні навантаження у обставинах, над якими людина не має контролю, виснажують тіло. Простіше кажучи, певні стреси корисні для організму, але постійні переживання стосовно роботи, дому, сім’ї тощо не тільки виснажують емоційно, але і виливаються у фізичні та розумові хвороби:
Зв’язок між нервовою, ендокринною та імунною системами є тим шляхом, який може допомогти зрозуміти зміни у стані здоров’я, що пов’язані зі змінами у соціальних та економічних умовах (Frank and Mustard, 1994).
Іншими словами, хоча хвороба і виникає через тілесні процеси, насправді вона є продуктом соціальної організації. І, що найголовніше, оскільки здоров’я є наслідком суспільного розшарування, мова має йти не просто про покращення умов життя найбідніших. Говорячи про здоров’я, саме більш систематичне вирішення проблеми є в наших колективних і індивідуальних інтересах. Ось як про це говорить Мармот:
Більша частина дискусій щодо соціальної нерівності в галузі здоров’я сфокусована на невигідному становищі нижчого класу. Це видається аналогічним до бачення соціальних проблем, як таких, що властиві знедоленій меншості, але не є проблемою всього суспільства (Marmot, 1994).
Таблиця 3. Закономірності захворювань у Великій Британії за соціальною групою 1991-3, стандартизовані показники на 100 тис. чоловіків віком 20-64
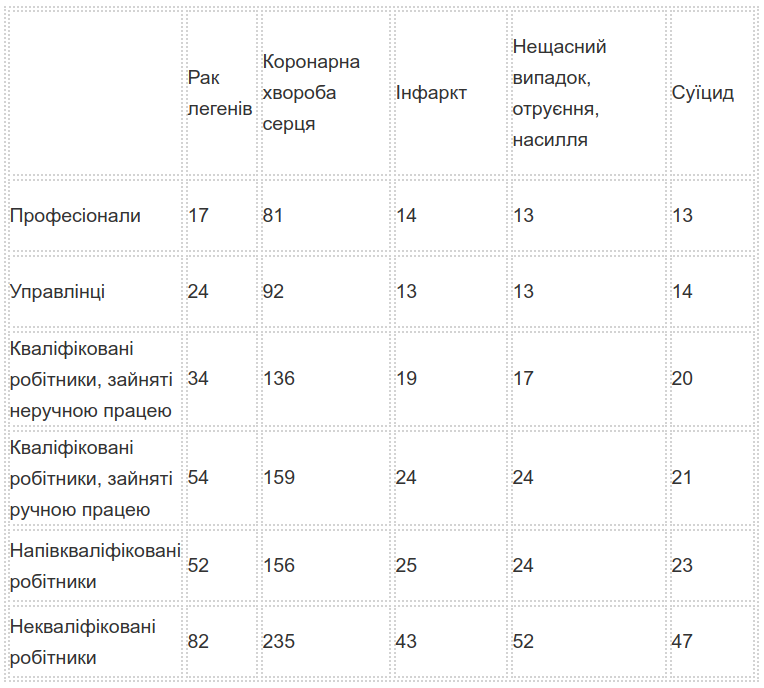
Джерело: Acheson, 1997
Заувага Мармота частково є варіацією формулювання відомого коментаря Тоні про «те, що вдумливі багаті люди називають проблемою бідності, вдумливі бідні люди називають проблемою багатих», але зауваження Мармота містить в собі більше. Посилення соціального розшарування призводить не тільки до збільшення розриву в стані здоров’я тих, хто зверху і тих, хто знизу, але і до зниження середньої позиції для всіх. «Країни із найдовшою очікуваною тривалістю життя є не лише найбагатшими, але й мають найменший розрив у доходах та найменшу частку населення у відносній бідності». Саме тому існує проблема у такому міркуванні, що, мовляв, оскільки я знаходжусь в близькій до верхівки соціальній позиції (за мірками Великої Британії, де нерівність є однією з найвищих), то я буду жити довше, ніж ті, хто на дні або в середині. Це правда. Але справедливо також і те, що ти жив би ще довше, якби суспільство було більш рівним. В кінці 1990-х років це було остаточно усвідомлено, адже «коефіцієнт смертності найнижчого соціального класу у Швеції [із меншим рівнем нерівності] нижчий, ніж для найвищого соціального класу Великої Британії» (Wilkinson, 1994).
Вузький біомедичний механізм, що призводить до такого стану речей, складається з трьох елементів. Перший — це психо-соціальний тиск на тілесні процеси. Це соціально обумовлене явище. Другим є наше здоров’я, поведінка, те, як ми обираємо їжу, чи куримо, чи п’ємо, чи займаємось фізичними вправами і т.д. І це також соціально обумовлене явище. Третій елемент віддзеркалює ступінь підтримки нашої родини, друзів і соціальних мереж. І цей фактор також соціально обумовлений. Тільки тоді з’являється четвертий пункт, охорона здоров’я, що став одним із центральних питань, і, коли це таки сталося, це теж перетворилось на соціально зумовлене явище.
Якщо ми подивимося на наш спосіб життя як ціле, то виявимо, що його закономірність віддзеркалює накопичення переваг або недоліків. Історія починається із внутрішньоутробного розвитку, потім це виявляється у ранні роки життя, у початковій і середній школі. Надалі історія змінюється в залежності від того, яку роботу ми отримуємо, наскільки нестійкою є наша зайнятість тощо. Але чому це не може бути пояснено мудрими рішеннями людей на вищих соціальних позиціях у порівнянні із поганими рішеннями тих, хто знаходиться на нижчих щаблях?
Дійсно цікавим аспектом соціального підходу до здоров’я є ретельний аналіз того, що зумовлює нашу поведінку. Дослідження центру Вайтхолл, що вивчав державних службовців Великої Британії, є хорошим прикладом. Дослідники взяли велику групу, члени якої були схожими і очевидно мали більше позитивних елементів в умовах праці. Потім вони розробили дослідження того, як робота, посада, життя, соціальне становище тощо взаємодіяли між собою та комбінувались. Цей аналіз дозволив науковцям спростувати міф про те, що топ-менеджери нібито більш схильні до серцевих нападів через «тиск». Насправді, це не так, і тепер ми знаємо чому. Із відповідальністю приходить статус, влада, контроль, засоби для зняття стресу (тренажерний зал, вечірній похід до опери, вихідні за містом) часто організовує ваша секретарка тощо. Якщо ж спуститися нижче, туди, де життя людей обмежені нижчим статусом, меншим контролем над життям, потребою боротися і балансувати на межі цілої низки інших зобов’язань. Саме виснажений працівник магазину чи офісу має вищий ризик серцевого нападу, а ще на щабель нижче прибиральники, що мають працювати на двох роботах за мінімальну зарплату. Це також пояснює нездоровий спосіб життя і причини розвитку різних захворюваннь, коли присутні однакові фактори — наприклад, паління.
Декого може спантеличити теоретична проблема зв’язку між соціальним класом і розривом у показниках здоров’я. Ті, хто наполягає, що ми живемо у класовому суспільстві, змушені захищатися не тільки проти тих, хто заперечує реальність існування класу, але і проти тих, хто хоче визначити це просто з точки зору ієрархії. Саме тут ми стикаємося із основною слабкістю аргументу про соціальні розриви у показниках стану здоров’я. Цілком очевидно, що вони існують, але що їх спричиняє? Якою є «причина причини»? Щоб вирішити цю проблему, ми маємо зазирнути вглиб цих розривів і вивчити, що саме визначає різницю доходів, робіт і ступенів контролю над життям. Це означає, що центральним має бути класовий аналіз і демонстрація того, як будь-який розрив виявляється структурованим відповідно до власності і контролю; а також, не в останню чергу, відповідно до власності і контролю над засобами виробництва.
Кілька цих взаємопов’язаних понять є абсолютно центральними — відчуження, експлуатація, класи і класовий конфлікт. Нерівність є наслідком того, як ці аспекти взаємодіють, і вже з цього витікає соціальне розшарування та розриви у стані здоров’я. Мармот іноді вказує на цей напрям, але досить слабко й непослідовно. Те ж саме стосується Вілкінсона, хоча він має більш систематичне розуміння соціального аспекту. Щоб підкреслити важливість цього, важливо робити більше, ніж просто додавати шари можливо зайвих пояснень. Це зміцнює аргументи з точки зору логіки і пояснювальної сили, а також надає чіткіший політичний напрям, оскільки він також змушує нас послідовно звертатися до політекономії причин здоров’я, а також меж реформ у рамках системи.
Відчуження, приміром, є фундаментальним поняттям для пояснення як нашої втрати контролю над соціальними процесами, так і того, яким чином соціальні процеси повстали проти нас, зумовлюючи нашу нездатність по-людськи ставитися один до одного (див. Yuill, 2005; Crinson and Yuill, 2008). Експлуатація дає нам можливість зрозуміти, як і чому привілеї надходять до тих небагатьох, які так мало роблять для нашого реального багатства. І клас та класовий конфлікт допомагають нам зрозуміти текстуру соціальних відносин та їхніх протиріч, що виникають в результаті (див. Muntaner and Lynch, 1999; Muntaner and others, 2003).
Ми можемо змусити ці аргументи працювати більш точно. В процесі того, як організації стають потужнішими, виникає суперечка про те, хто з них має ефективне розміщення капіталу та праці. Ключовим соціальним аргументом тут є те, що чим більше контролю над капіталом і працею, самоконтролю, контролю над своєю роботою, роботою та життям інших людей, забезпечує вам ваша позиція, тим нижчим є рівень захворювань. Чим більшою мірою ваше життя знаходиться під контролем інших, тим нижчим є рівень здоров’я. Соціальне розрив не зводиться до того «хто що має», важать також і можливості керування людьми і ресурсами, — саме це і лежить в центрі класового аналізу.
Але щоб аналізувати далі, нам потрібно поєднати думки експертів з питань соціальної структури капіталізму і дослідників у галузі здоров’я і захворювань. Один з найбільш творчих способів зв’язку цих питань був викладений майже три десятиліття тому Еріком Оліном Райтом. Райт взявся за твердження, що клас зникає у сучасному суспільстві у зв’язку із нібито появою груп середнього класу. Видавалося, що ці групи стояли між капіталом і працею, маючи те, що він назвав «суперечливою класовою позицією». Потім він розробив спосіб відображення цих суперечностей, приділяючи особливу увагу ступеню контролю над капіталом та працею.
В його аналізі стає очевидним, що ці середні групи часто мають мало контролю, а тому є ближчими до праці, ніж до капіталу. Це відображає те, що багато хто з нас розуміє інтуїтивно: на посвідченні може бути написано менеджер, але всі ми знаємо, що це насправді означає якісь маловпливові наглядові обов’язки.
Використання цих ідей для відображення того, яким саме чином капіталізм діє і розділяє нас, є очевидно привабливим для тих, хто прагне до більш систематичного аналізу розривів у стані здоров’я, і деякі дослідники вже рухаються в цьому напрямку. Але тут виникає проблема. Одразу ж після того, як тільки Райт висунув цей аргумент, він відступив під тиском «антикласових» теоретиків. Це означало, що тепер інші мусили захищати таке розширення класового аналізу як способу розуміння капіталізму (див. Callinicos and Harman, 1987). Але це також стало перешкодою у використанні аргументу для зближення теоретичного та емпіричного зв’язку між класом і здоров’ям.
Медичні міфи та медичне безумство
Та цей аргумент ставить інші політичні питання, і не в останню чергу вони стосуються медичного істеблішменту. Як відомо, краще займатися профілактикою, ніж потім лікуватися. «Найрозвиненіша і найефективніша система охорони здоров’я в світі не може забезпечити такі ж хороші результати, які бувають, коли люди просто залишаються здоровими й не хворіють». Але «здорові суспільства і люди зазвичай є результатом дій поза межами сектору охорони здоров’я» (Evans 1994; Marmot, 1994). Цей сектор ніколи не зможе ліквідувати причини, він тільки бореться з деякими наслідками.
Таку аргументацію складно застосовувати послідовно. Ми справедливо обурюємося невідповідностями у системі охорони здоров’я, але часто сприймаємо як належне нерівність початкових умов. Жахливо, коли п’ятидесятирічній Джулі після серцевого нападу довелося чекати на швидку допомогу 30 хвилин; потім було чотирьохгодинне очікування у приймальному відділенні і брудні лікарняні палати, де вона, зрештою, й померла. Але головне питання — чому вона мала серцевий напад у п’ятдесят із чимось років? І чому у Джейн, яка працювала прибиральницею в тому ж офісі, через пару років також схопило серце, і вона померла ще до прибуття швидкої?
Будь-яку дискусію про роль медицини в охороні здоров’я потрібно проводити в два етапи. По-перше, підкреслити надзвичайну важливість того, що називають первинною профілактикою, і не потрапити в пастку, вважаючи, що можна відкинути причини хвороб і зосередитись на кращому лікуванні. Первинна профілактика рятує життя, але вона може взагалі не передбачати будь-яких медичних заходів у вузькому сенсі. Із 39 пропозицій, висунутих у 1997 р. у «Доповіді Ачесона про дослідження нерівності в здоров’ї», лише три прямо стосуються забезпечення медичних послуг (Marmot, 2004: 260, 267–276). Якщо проблема в виборі між кращим і гіршим лікуванням, ми, очевидно, повинні вимагати кращого. Але питання не в тому, чи є в нас гроші на лікування, а в тому, чи є в нас гроші на хворих людей. Часто говорять, що витрати на медицину завжди зростатимуть. Цей аргумент сам по собі абсурдний, оскільки він ігнорує те, що за зростанням витрат стоїть прагнення прибутку. Та навіть якби це й було так, зниження кількості хворих людей знизило б і витрати. Що менше у вас людей, які потребують лікування, то більше ви можете витратити на тих, хто мав справжні (а не соціально зумовлені) підстави захворіти. Отже, справжня проблема в тому, щоб змінити основи виникнення хвороб, спричинені класовим суспільством.
Таким чином, первинна профілактика є політичним викликом. У медичних колах завжди існувала меншість, що пов’язує поліпшення рівня здоров’я із реальною соціальною реформою, а всередині цієї групи — ще менша, яка продовжує наполягати: доки існує капіталізм і класове суспільство, ми залишатимемося в пастці нерівності життя і смерті[3]. Але чимало фахівців в охороні здоров’я також вбачають безпосередню привабливість у поліпшенні рівня медицини. Так само вважаємо і ми як пацієнти, коли захворіємо. Навіть команда авторів початкового «Звіту Блека» розкололася щодо цього питання. За словами сера Дугласа Блека:
Ми всі були згодні щодо необхідності освітніх і профілактичних заходів, спрямованих, зокрема, на соціально незахищені верстви. Але члени групи-соціологи … вважали, що кошти на відповідні витрати можна знайти, зменшивши фінансування невідкладних медичних послуг (acute services). Медики, зі свого боку … вважали, що невідкладні послуги відігравалиь важливу роль у профілактиці хронічної інвалідності, і витрати на них не можна ще більше скоротити без серйозних наслідків для невідкладної медицини (emergency care), підготовки лікарів для роботи в лікарні та сімейної практики і для довжини списків очікування. Ми витратили багато часу, безуспішно намагаючись вирішити це питання (Townsend and Davidson, 1982).
Ця нісенітниця не є поясненням. Розгляньмо проблему психічних хвороб. Їхній рівень у розвинених країнах продовжує зростати. І велике питання, чи допомагає тут взагалі медицина. Але навіть якби були чіткі свідчення того, що вона допомагає, медицини було б все одно недостатньо з трьох причин. По-перше, «не можна собі уявити, що буде підготовлено і працевлаштовано достатньо фахівців, щоб вилікувати по черзі мільйони явищ, породжених нашим психологічно токсичним соціальним оточенням». По-друге, якщо проблема полягає в токсичному оточенні, то щойно люди в нього повернуться, у них почнуться рецидиви симптомів. По-третє, цей підхід ніяк не запобігає появі нових випадків (Fryer, 2000). Така ж логіка стосується й інших сфер. Наприклад, визнано, що Велика Британія має один із найгірших з-поміж розвинених країн показників виживання в довгостроковій перспективі після таких важких захворювань, як рак або серцевий напад. Як можна здогадатися, тут може бути два пояснення. Перше медичне: недоліки ранньої діагностики, лікування й післяопераційного спостереження. Інше пояснення — нерівність. Якщо нерівність збільшує імовірність того, що ви захворієте на смертельну хворобу, то яким би хорошим не було лікування, все почнеться спочатку, щойно ви повернетеся в оточення, яке й спричинило хворобу.
Втім, на цьому місці багато хто лякається. Легше вважати, що потрібно просто працювати над медичним подоланням хвороб і вимагати для цього більше ресурсів. Але це підводить нас до другого питання: чи може система охорони здоров’я, яка працює заради отримання прибутку, раціонально задовольнити потреби людини? Відповідь однозначна — ні. Перше основне правило охорони здоров’я — це «закон зворотного забезпечення» Тюдора Харта, який стверджує: «доступність якісного медичного обслуговування перебуває у зворотній кореляції до потреб населення, [і це] ще більш справедливо тоді, коли медичне забезпечення найбільше беззахисне перед силами ринку» (Tudor Hart, 1971). Національна система охорони здоров’я має ґрунтуватися на принципах всеохопності, універсальності і справедливості. «Попит і пропозиція», внутрішні та зовнішні ринки руйнують ці принципи і підривають здатність до раціонального планування. Вони руйнують навіть джерела інформації, які уможливили б таке планування. Результат — різний рівень доступу до базових послуг. А це веде до величезних втрат у реальній ефективності.
Звідси випливає друге просте правило охорони здоров’я: чим більше надання послуг в охороні здоров’я визначається логікою капіталізму, тим вищі витрати, тим ширшим є прошарок управлінців, і тим більше ресурсів спрямовується не на лікування і догляд, а в приватні руки. З таким рівнем ірраціональності системи ми можемо перейти до третього простого правила: чим більше надання послуг в охороні здоров’я визначається логікою капіталізму, тим більше шансів, що сама система охорони здоров’я стане загрозою здоров’ю суспільства.
Справжня національна система охорони здоров’я прагнула би в цілому мінімізувати вплив факторів, що спричиняють захворювання в суспільстві, і максимізувати покриття, всеохопність і ефективність охорони здоров’я тоді, коли вона потрібна. «Перехід на ринкові рейки» має протилежний ефект. Він максимізує вплив стресів, які ведуть до слабкого здоров’я, і неминуче знижує здатність будь-якої системи охорони здоров’я раціонально долати патерни хвороб, які виникають унаслідок цього. У 1990-х роках у Великій Британії якийсь час увага суспільства була прикута до Гарольда Шипмана, який, як виявилось, був лікарем і водночас серійним убивцею: він позбавляв життя своїх пацієнтів похилого віку. Та насправді найбільшим серійним убивцею останніх десятиліть у системі охорони здоров’я є ринок, і разом з Шишманом на лаві підсудних мали би опинитися всі ті, хто просував ринок вперед і привів до розвалу Національної служби охорони здоров’я (NHS). Це звучить пафосно, але, на жаль, це підкріплено величезним масивом свідчень, і не в останню чергу статистикою втрачених життів і розповідями родичів у скаргах про те, як у системах, заснованих на ринкових принципах, не спрацьовує охорона здоров’я.
NHS, створена у Великій Британії після Другої світової війни, мала серйозні недоліки, а систематичне недофінансування не поліпшувало ситуацію. Але NHS ґрунтувалася на принципах всеохопності, універсальності та справедливості, і в порівнянні з іншими системами охорони здоров’я вона була однією із найефективніших, якщо не найефективнішою в світі. Її демонтаж шляхом розвитку внутрішнього, а згодом і зовнішнього ринків зруйнував це і почав відтворювати деякі найгірші ірраціональності приватних систем охорони здоров’я і властивих їм скандальних явищ. Найгірше те, що хоч цей процес і розпочався під час правління торі, але в кожному разі при Новій лейбористській партії він пішов швидше (Pollock, 2005; Shaw and others, 2005a, 2005b; Player and Leys, 2008).
З часом, дійсно, на охорону здоров’я почали виділяти більше грошей, але ринкові реформи цієї сфери створили більше напрямів, за якими ці гроші можна спрямувати на інші цілі і взагалі в кишені приватних осіб. Систематичне недофінансування NHS у минулому частково проявлялось у вигляді низької платні на нижчих щаблях, і ніхто не може сказати, що це становище поліпшилось. Процес ринкової приватизації висмоктує додаткові ресурси нагору системи та за її межі: замість того, щоб забезпечити більше лікарняних ліжок, будуються кращі офіси для таких глобальних аудиторських фірм, як KPMG або PriceWaterhouseCoopers. Здоров’я — це великий бізнес. У Європі медичні послуги складають 8-10% ВВП. У США цей показник ближчий до 15%. Додайте всі інші форми охорони здоров’я — і ми наблизимося до 10%, а то й 20%. Суми такі величезні, що виникає тиск із метою загарбати якомога більше під приватний контроль и для приватних прибутків. Можна знайти скільки завгодно прикладів, але достатньо буде коротко змалювати збочені наслідки цього для фармацевтичної індустрії. Неправі ті, хто стверджує, ніби великі фармацевтичні корпорації не зацікавлені в лікуванні. Звичайно ж, зацікавлені. Проблема в тому, що режим їхньої діяльності при капіталізмі систематично заважає раціональному розподіленню ресурсів для задоволення людських потреб.
Спочатку зверніть увагу на масштаб і взаємозв’язаність цієї індустрії: не тільки великі виробники ліків, а й біотехнології, виробники харчових домішок і вітамінів, навіть гомеопатія, яка насправді геть не є «альтернативною» — це великий бізнес. Нечисленні за кількістю, ці компанії по праву є розгалуженими глобальними гігантами, які, втім, не нехтують підкилимними змовами. Найбільший кримінальний штраф в історії, сплачений корпорацією, становив $1,5 млрд., справлені урядом США із «вітамінного картелю» за штучне підвищення цін[4]. Неважко зрозуміти, наскільки вигідно обдирати цей ринок. Щороку тільки у Великій Британії продається ліків на суму, що дорівнює £200 на душу населення або ж 1% національного доходу — це величезна цифра. У США цей показник сягає 2% національного доходу.
Це пояснює той факт, що фармацевтична індустрія витрачає лише близько 14% доходу на дослідження, зате 30% — на маркетинг і адміністрування. Це також допомагає пояснити той вражаючий факт, що лише 10% сукупного світового бюджету охорони здоров’я припадає на 90% всіх досліджень і розробок. Гроші вкладаються у платоспроможних пацієнтів і платоспроможні системи. 90% видатків на охорону здоров’я отримує лише 10% досліджень, але ще гротескніше виглядає та обставина, що це, можливо, менше, ніж витрачається в багатих країнах на створення ліпших ліків для домашніх тварин. До того ж, усі ці дослідження нині втрачають ефективність. У середині минулого століття були значні медичні прориви у ліках, техніці та лікуванні, але за останні десятиріччя коефіцієнт реальних удосконалень упав. Це означає, що зараз компанії мають зосередитися на ліках-двійниках, на мавпуванні, на ліках, що заледве відрізняються один від іншого, або ж переконувати нас у нових хворобах, аби продавати нам старі ліки. Ключову роль у цій боротьбі відіграють патенти. 80% усіх коштів, що витрачаються на ліки, припадає на патентовані ліки в розвинутих країнах. Патенти утримують ціни на високому рівні та дозволяють отримувати прибутки навіть у тих випадках, коли ліки могли би зберегти життя тим, хто не здатний за них заплатити. Тоді той самий тиск обставин веде до систематичного підривання етичних стандартів дослідження: компанії тиснуть на дослідників, змушуючи їх перебільшувати ефективність їхніх ліків-двійників у порівнянні із ліками інших компаній.
Але тиск цих великих компаній є також великою мірою політичним. Вони мають величезне лобі, на яке витрачають мільярди, тиснучи на уряди та міжнародні організації. Вони використовують так звану «систему обертових дверей», тобто наймають на роботу колишніх політиків, інспекторів та найвищих посадовців охорони здоров’я, нагороджуючи їх за минулі компроміси. Вони спотворюють дискусію про охорону здоров’я. У торгівлі систематично практикується хабарництво, певний продукт намагаються просунути всіма можливими засобами. Для прикриття створюються фасадні організації. Деякі групи пацієнтів дозволяли себе скомпрометувати, беручи від фармацевтичних компаній гроші та виступаючи на підтримку дорогих ліків сумнівної ефективності. А коли жоден із цих способів не приносить успіху, компанії наслідують тютюнову індустрію, сіючи сумнів там, де його не мало би бути, та залякуючи своїх критиків (Widgery, 1979; Goldacre 2008).
Це невтішна картина. Але вона стає ще гіршою, коли подальший дрейф до ринку та приватизації в охороні здоров’я відсуває реальні рішення на узбіччя. Певно, це добре ілюструє спроба приватного сектору пограбувати державу шляхом легалізованої корупції — найкращий приклад являє собою ініціатива приватного фінансування [державних проектів] у Великій Британії. Звісно, ідеологічний пріоритет ринку говорить про щось більше, ніж просте бажання набити кишеню, але важливо наголосити, наскільки матеріальні інтереси визначають приватизацію охорони здоров’я.
Цю ситуацію цементує менеджеризація державної системи охорони здоров’я. Нині в Британії цей процес поширюється на всі рівні NHS; кооптується і медичний персонал, але найочевиднішим індикатором є збільшення кількості людей, зайнятих як «менеджери та старші менеджери». У 1998 році їх було 22 000, а до 2008-го їхня кількість сягнула 40 000. Це призвело до зменшення чисельності персоналу на одного «менеджера»: ця пропорція змінилася з 48:1 на 34:1[5] Правління NHS, що керує всіма ними, 2004-5 року складалося із восьми людей та коштувало £1,2 млн. У 2008 році воно складалося вже з 24 осіб та коштувало £3,5 млн. (Independent, 14 November 2008). Його доповнює така величезна армія менеджерів та IT-консультантів, що одна NHS конкурує із британською промисловістю за четверте місце серед джерел фінансування консалтингових фірм Великої Британії[6]. Сама по собі така ситуація є безглуздям, але це необхідний крок у напрямі систематичного спотворення системи охорони здоров’я, який веде до створення «медично-промислового комплексу».
Але найбільше турбує те, наскільки сама охорона здоров’я може стати джерелом недуг: непрямо — через відвертання коштів на інші цілі — і напряму — через систематичну неспроможність забезпечити пацієнтам таке лікування, якого вони очікують; а періодично система й сама породжує нові хвороби.
У минулому столітті було досягнуто величезного прогресу в розробці методів, що давали надію вилікувати пацієнтів. Але структурні обмеження медицини навіть серйозніші, ніж зазвичай уявляють. Не останнім із них є те, що лікування може мати непередбачені наслідки. Випадки протилежної реакції організму на ліки добре відомі та часто ставали предметом широкого обговорення. Але існують і більші проблеми. Навіть у найкращих системах, усі лікарні, будь-де в світі, є небезпечними місцями. Їх можна покращити чи погіршити, але проблему ніколи не буде цілковито усунуто, тож найкращий підхід — обмежити кількість тих, хто потребує їхніх послуг. Приміром, у Великій Британії, за оцінками Державної служби аудиту, від одного з дванадцяти до одного з десяти пацієнтів стають жертвами якогось небажаного повороту в лікуванні. Це може бути негативна реакція, помилки в лікуванні, проблеми, пов’язані із поганим доглядом чи з недбалістю, і нарешті, найбільша проблема, якщо зважити на цифри, – зараження в лікарні. Це може призвести до хвороби, фізичних вад і смерті. Кількість смертей, яких можна було уникнути, сягає в лікарнях NHS 34 000 на рік, але урядовий звіт, де подано цю цифру, додає, що «насправді NHS просто не знає» (National Audit Office, 2005).
Найбільша увага прикута до бактерій, стійких до антибіотиків — таких, як MRSA (золотистий стафілокок, резистентний до бета-лактамів) і clostridium difficile (бактерії, які внаслідок використання антибіотиків викликають тяжке захворювання прямої кишки), до яких особливо вразливі слабкі та старші люди. Як припускають, виникнення цього типу інфекцій могло бути частково спричинене новими стійкими до антибіотиків штамами. Але виявляэться, що є й більш безпосередні причини. Одна з них — чистота палат, яку представники цього ремесла називають «проблемою швабри й сестри-господарки», маючи на увазі час, коли головні медсестри прямо наглядали за працею медсестер та допоміжного персоналу. Іншою проблемою є частка зайнятих ліжок – найвища серед розвинених країн (Orendi, 2008). Третю проблему становить недооцінка небезпеки зараження медичного персоналу та відвідувачів, а отже, їхня недостатня обережність у контактах із хворими. Перша та друга проблеми однозначно пов’язані із орієнтацією NHS на отримання прибутку і досягнення запланованих показників. І навіть якби на ці три проблеми намагались оперативно реагувати, це могло би скоротити кількість заражень і смертей, проте ризик залишався б. Краще проектування лікарень додає сподівань у довгостроковій перспективі, але у найближчому майбутньому ми, здається, муситимемо рахуватися із більшим ризиком зараження у лікарнях. На довершення ми можемо додати погане управління справами. Це, знову ж таки, можна доволі однозначно пов’язати з культурою плану і прибутку, як було у сумнозвісному випадку у Стафордширі, де менеджери виконували норму за рахунок здоров’я пацієнтів, спричинивши від 400 до 1200 смертей, яких можна було уникнути. Але, як зауважували критики, Стафордшир — це тільки верхівка айсберга, і подібна практика, хоча можливо і у менших масштабах, без сумніву, характерна для всієї NHS.
Нагода для радикальних змін
Наскільки радикальним є напрямок, в якому нас підштовхують наведені аргументи? Звичайно, оскільки ступінь нерівності змінюється від країни до країни, то не може бути такого, щоб всередині самої капіталістичної системи не було місця для поліпшення ситуації. Зменшення рівня нерівності в таких країнах як США і Велика Британія до рівня, який спостерігається зокрема у Швеції є цілком сумісним із подальшим існуванням капіталізму, оскільки і Швеція так само є країною капіталістичною. Більше того, це кардинально поліпшило б життя людей у США та Великої Британії. Останнє є цілком очевидною причиною для реформ, тут аргумент нерівності потрапляє прямо в ціль, так само як і аргументи з боку тих, хто апелює до зацікавленості держави у сприянні змінам. Однак це було б занадто просто, оскільки навіть у Швеції розриви і нерівність, хоча і менші за ті, що існують в інших країнах, є цілком реальними.
В економічному плані шведське суспільство є дуже нерівним. Ми можемо виміряти нерівність до і після трансфертних виплат. Трансферти — це податки, які повертаються населенню у вигляді соціальної допомоги та інших соціальних і медичних виплат із бюджету. В Швеції зокрема поєднується висока нерівність до оподаткування і низька після сплати податків і трансфертів. Це залишає базові нерівності капіталізму недоторканними, але пропонує при цьому «певний компенсаторний механізм». В багатих капіталістичних країнах рівень соціальних витрат сягає біля 20% валового продукту. А у Швеції цей рівень сягає майже 30 відсотків. Результат такої політики стає очевидним у порівняльній статистиці з бідності. Так, рівень бідності до трансфертів у Великій Британії сягав 29,8%, що є вищим навіть за США із 23%. Рівень у Швеції був майже такий високий як у Великій Британії – 28,3%. Різноманітні соціальні виплати змінили цю ситуацію. Рівень бідності в США впав до 18,6%, у Великій Британії – до 16,4%, але у Швеції – до 3,3% (Bryant and Raphael, 2005). У порівнянні це виглядає як вражаюча відмінність. Однак, що стосується здоров’я, важлива річ полягає у тому, що шведська система досі побудована навколо значних глибинних нерівностей. Тобто вона не позбулася тих соціальних процесів, які власне і генерують нерівність у стані здоров’я. У чому Швеція досягнула успіху більше за інших, так це у використанні соціальної політики із метою обмеження негативних наслідків капіталізму, але за таких умов вони не ліквідуються.
Ми знаємо, наприклад, що масове зростання безробіття шкодить здоров’ю людей через фінансові та психологічні наслідки. Такий вплив буде гіршим такій країні як Британія із її низькими соціальними виплатами та ганебними перевірками матеріального стану тих, хто звернулись по неї. У Швеції, натомість, соціальна підтримка держави є більш повною і щедрою — як у фінансуванні так і у ставленні до тих, хто її потребує. Але уся підтримка у світі може бути лише другорядним вирішенням у порівнянні із можливістю мати роботу і бути певним, що ти можеш і надалі розраховувати на гідну роботу і гідне життя. Тому найкращім вирішенням проблеми безробіття як причини захворювань була би система, яка б не ставила під ризик ваше здоров’я, загрожуючи вам насамперед втратою роботи.
До того ж, ми не можемо дозволити собі помилятися щодо того, що події вічно розвиватимуться у позитивному напрямку. Незважаючи на те, що протягом останніх 20-30 років у світі спостерігається зростання очікуваної тривалості життя, в значній частині країн справи погіршуються. З 90-тих років 16 країн, переважно африканських та пострадянських республік, зазнали різкого зменшення очікуваної тривалості життя. Для зазначених країн це були катастрофічні масштаби, і не буде перебільшенням сказати, що рахунок втрачених життів йде на мільйони (Haynes and Husan, 2003).
А нещодавні тиски, що спостерігаються у всьому світі включно зі Швецією, спрямовуються на послаблення економічного становища людей і тих систем, які спроможні протистояти наслідкам такого послаблення. Ступінь так званої «гнучкості» справжнього ринку праці та обсяги соціально незахищеної нерегульованої праці потребують обговорення, і складно перебільшити важливість цього питання. Острах може послабити рішучість людей щодо захисту того, що вони мають, натомість добре організована робоча сила зазвичай здоровіша. Однак ми не можемо ігнорувати ті тиски, що підривають досягнення минулого, та суперечки, що й досі тривають. Наукою на майбутнє мають бути два десятиліття головування лейбористів і торі у Великій Британії, із їхньою відданістю ринковим принципам чого б це не коштувало громадському здоров’ю (Shaw and others, 1999, 2005a, 2005b). Державна політика, спрямована на підтримку сил капіталу, як би вона не презентувалася, є не просто заснованою на інтелектуальних помилках чи непорозуміннях. Вона відображає внутрішньо властиву потребу держави підтримувати капіталізм. І все перейшло на абсолютно новий рівень через кризу.
Через зменшення економічної активності криза прибирає деякі причини передчасної смертності — наприклад, нещасні випадки на виробництві чи дорожньо-транспортні пригоди. Однак водночас вона збільшує інші причини. Зосередження на прибутку тепер призводить до масового безробіття, і уряди панікують через великі витрати і скорочення бюджетних коштів. Тиск кризи підриває можливість апелювати до концепції освіченого індивіда, зацікавленого у власній користі. Боси, що біжать як щурі з корабля чи вправляються у кризовому менеджменті, залишаючи по собі попелище, навряд чи зупиняться перед лицем людських злиднів, що прийдуть згодом. Якщо ви зупиняєте завод за день чи навіть за кілька годин, питання «чесного» процесу скорочення штату та надання консультативної допомоги звільненим робітникам навряд чи постане як пріоритетне. Так само не повинні ми мріяти, що оскільки стався такий катастрофічний провал глобального капіталізму, то це само собою прискорить процес системного переосмислення. Без бою це навіть не похитне вплив тих, за чиєї вини сталася криза. Не можна забувати, що економічна криза 1929 року не призвела до радикальних змін в ідеях правлячої верхівки. У 30-тих роках системою керували або ті ж самі особи, які були провідниками у 20-тих, або підлеглі останніх, гірші за попередників. Це допомагає зрозуміти, чому найбільша криза капіталізму породила те, що В. Х. Оден зневажливо назвав «низьким безчесним десятиліттям». Без радикальної альтернативи ми також ризикуємо потрапити у таку саму ситуацію.
Це вказує на необхідність розуміння того, що баланс класових сил важливий не лише щодо патернів захворюваності та передчасної смертності, але і щодо самого виходу з кризи. Ми знаємо з історії, що війни чи революції можуть у надзвичайно стислі терміни радикально змінити патерни здоров’я, захворюваності та надання соціальних чи медичних послуг. Звичайно, глибоко закорінені проблеми не зникнуть за день, однак їм можна буде протистояти по-новому. Наприклад, у Великій Британії під час Другої світової війни, незважаючи на військовий конфлікт, громадська охорона здоров’я поліпшилась, оскільки радикальні зміни змусили будувати систему охорони здоров’я на новому фундаменті. Майже усюди швидкі політичні зміни мали такий самий ефект. Це відбувається тому, що зміни стосуються всього базису, на якому стоїть суспільство і розподіл ресурсів в ньому, а це, в свою чергу, змушує ставити під питання самі механізми, які продукують захворювання. Не в останню чергу, це дозволяє людям поглянути на себе не як на ізольованих, відчужених та експлуатованих жертв, а як на запоруку колективного вирішення проблеми.
Тому реальний вихід має бути радикальним, таким, що піднімає питання природи капіталізму як системи. Але цього не досягти простими закликами зі сторони. На всіх рівнях має відбуватися битва з кризою і нерівністю в системі; необхідно підтримувати і поліпшувати умови на робочому місці, чинити опір скороченню робітників, перешкоджати скороченням бюджетних витрат, битися проти відчуження помешкань за борги. В цій боротьбі найбільш корисними, оптимістичними та успішними будуть ті, хто розуміє, що окремі кампанії хоча і важливі самі по собі, але найкращого результату сягають тоді, коли взаємно пов’язані і є частиною загальних змін. Така діяльність згодом могла би стати фундаментом для кращого і здоровішого суспільства, в якому соціальна нерівність не спричиняє нерівність у житті та нерівність у смерті.
Надруковано в International Socialism, #123, літо 2009
Колективний переклад з англ. в мережі liva_dumka
Посилання
Acheson, Donald, 1998, Independent Inquiry into Inequalities in Health (The Stationary Office).
Bryant, Toba, and Dennis Raphael, 2005, “Politics, Public Policy and Population Health in the United Kingdom”, in Politics of Health Group, UK Health Watch 2005. The Experience of Health in an Unequal Society, [link]
Callinicos, Alex, and Chris Harman, 1987, The Changing Working Class: Essays on Class Structure Today (Bookmarks).
Crinson, Ian, and Chris Yuill, 2008, “What can Alienation Theory Contribute to an Understanding of Social Inequalities in Health?”, International Journal of Health Services, volume 38, number 3.
Evans, Robert, 1994, “Health Care as a Threat to Health: Defense, Opulence, and the Social Environment”, Daedalus, volume 123, number 4 (autumn 1994).
Floud, Roderick, and others, 1990, Height, Health and History:Nutritional Status in the United Kingdom, 1750–1980(Cambridge University).
Fogel, Robert, 2004, “Health, Nutrition and Economic Growth”,Economic Development and Cultural Change, volume 52, number 3.
Frank, John, and J Fraser Mustard, 1994, “The Determinants of Health from a Historical Perspective”, Daedalus, volume 123, number 4 (autumn 1994).
Fryer, David, 2000, “The Future of Primary Prevention”, The Journal of Primary Prevention, volume 21, number 2.
Goldacre, Ben, 2008, Bad Science, (Fourth Estate).
Haynes, Michael, 2008, “The Comparative Accountancy of Death in War”, History Teaching Review Yearbook, volume 22, [link]
Haynes, Michael, and Rumy Husan, 2003, A Century of State Murder? Death and Public Policy in Russia (Pluto Press).
Marmot, Michael, 1994, “Social Differentials in Health Within and Between Populations”, Daedalus, volume 123, number 4 (autumn 1994).
Marmot, Michael, 2003, Status Syndrome (Bloomsbury).
Marmot, Michael, 2005, “Social Determinants of Health Inequalities”, Lancet, volume 365, issue 1099, 19 March 2005.
Marmot, Michael, and Richard Wilkinson, 2003, The Solid Facts(second edition), World Health Organisation, [link]
Muntaner, Carles, and John Lynch, 1999, “Income Inequality, Social Cohesion and Class Relations: A Critique of Wilkinson’s Neo-Durkheimian Research Program”, International Journal of Health Services, volume 29, number 1, pp59-81.
Muntaner, Carles, and others, 2003, “The Associations of Social Class and Social Stratification with Patterns of General and Mental Health in a Spanish Population”, International Journal of Epidemiology, volume 32.
National Audit Office, 2005, A Safe Place for Patients: Leaning to Improve Patient Safety, [link]
Orendi, Jeorge, 2008, “Health-care Organisation, Hospital-bed Occupancy and MRSA”, Lancet, volume 371, issue 9622, 26 April 2008.
Player, Stewart, and Colin Leys, 2008, Confuse and Conceal: The NHS and Independent Sector Treatment Centres (Merlin).
Pollock, Allyson, 2005, NHS PLC: The Privatisation of Our Healthcare (Verso).
Shaw, Mary, Dorling Danny, Mitchell Richard and George Davey Smith, 1999, The Widening Gap: Health Inequalities and Policies in Britain (Policy Press).
Shaw, Mary, Dorling Danny, Mitchell Richard and George Davey Smith, 2005a, “Health Inequalities and New Labour: How the Promises Compare with Real Progress”, British Medical Journal, volume 330, 30 April 2005.
Shaw, Mary, Dorling Danny, Mitchell Richard and George Davey Smith, 2005b, “Labour’s ‘Black Report’ Moment?”, British Medical Journal, volume 331, 10 September 2005.
Shorter, Edward, 2006, “Primary Care”, in Roy Porter (ed), The Cambridge History of Medicine (Cambridge University).
Townsend, Peter, and Nick Davidson, 1982, Inequalities in Health: The Black report (Penguin).
Tudor Hart, Julian, 1971, “The Inverse Care Law”, Lancet, 27 February 1971.
Widgery, David, 1979, Health in Danger (Macmillan).
Wilkinson, Richard, 1994, “The Epidemiological Transition: From Material Scarcity to Social Disadvantage”, Daedalus, volume 123, number 4 (autumn 1994).
Wilkinson, Richard, and Kate Pickett, 2009, The Spirit Level:Why More Equal Societies Almost Always Do Better (Penguin).
Wootton, David, 2006, Bad Medicine. Doctors doing Harm since Hippocrates (Oxford University).
Yuill, Chris, 2005, “Marx: Capitalism, Alienation and Health”,Social Theory and Health, volume 3.
Примітки
1. Якщо б причинно-наслідковий зв’язок був спрямований протилежним чином, це б не зробило «відбір» більш прийнятним, а лише змінило б процес недуги. І ми не маємо суттєвих доказів того, що слабке здоров’я спричинене накопиченням вад, що починається ще з материнської утроби.
2. В цей період відбулося 11% зростання калорій на людину у розвинутому світі і 39% у країнах, що розвиваються.
3. В Сполученому Королівстіві гарним прикладом є Соціалістична організація здоров’я. На їхньому сайті є багато цінного матеріалу, але, асоціюючись із лейбористською партією, вони коливаються між радикалізмом і м’якою критикою — див. [link]. Джуліан Тюдор Харт, що багато років належав до комуністичної партії, півстоліття був лікарем і ключовим дослідником, наполягав на більш послідовній радикальній позиції — див. [link]. На сайті групи Політики здоров’я також є чудові матеріали, див. [link].
4. До вітамінного картелю входили одні з найбільших фармацевтичних компаній. При всіх своїх недоліках, Агентство примусу США може бути доволі прямолінійним: «Міжнародний вітамінний картель, збиток від якого склав біля 5 мільярдів доларів, був найшкідливішою змовою, яку коли-небудь викрив Антитрастовий відділ. Члени вітамінного картелю уклали угоди щодо всього — від обсягів виробництва для кожної компанії до цін, за якими товар продавався споживачам. Серед жертв, що купували напряму від членів картелю, були такі компанії як as General Mills, Kellogg, Coca-Cola, Tyson Foods та Proctor & Gamble. Проте ці компанії були тільки першими серед тих, хто відчув наслідки цієї змови. Кінець-кінцем, протягом майже десятиріччя, кожен американський споживач— ті, хто приймав вітаміни, випивав склянку молока чи з’їдав тарілку мюслі, платили більше, щоб змовники могли зідрати сотні мільйонів доларів додаткового прибутку». [link]
5. Розраховано по даним NHS Information Centre, 2009. Співвідношення робітників зайнятих повний робочий день впало з 39:1 до 30:1.
6. Кожної осені Accountancy Age дає статистику щодо гонорарів британських консультантів з менеджменту.


